NESTE BLOG POSTOMOS ARTIGOS CIENTIFICOS SOBRE FITOTERAPIA INTEGRATIVA, PLANTAS MEDICINAIS, TERAPIAS NATURAIS E PSICANALISE ETC.
domingo, janeiro 7
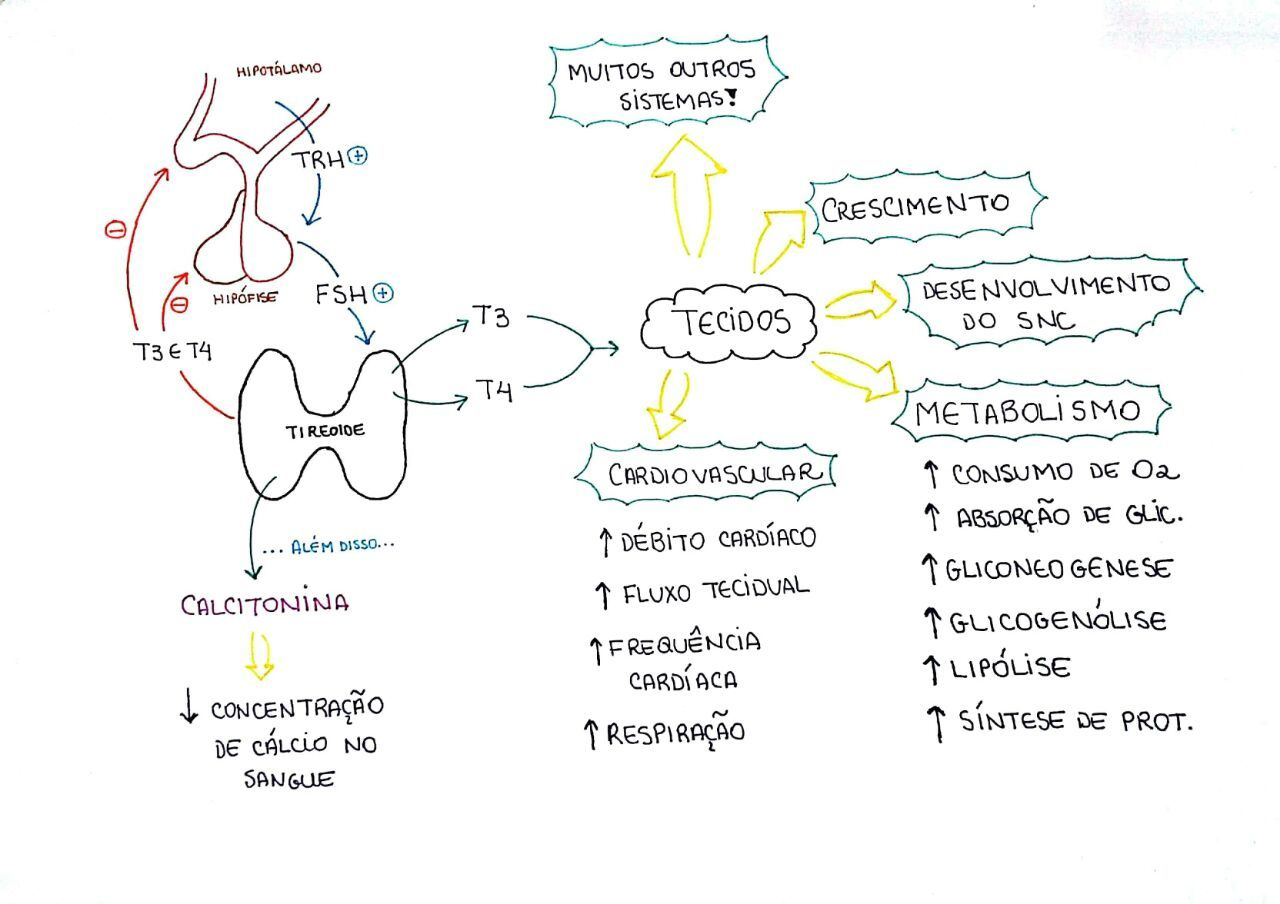
TIREOIDE: ANATOMIA DOS HORMÔNIOS TIREOIDIANOS:
sexta-feira, janeiro 5
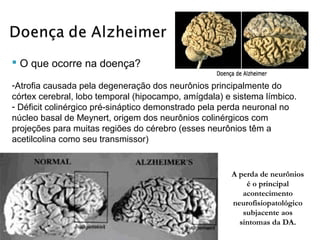
DOENÇAS NEUROLÓGICAS RELACIONADAS A INTOXICAÇÃO POR METAIS PESADOS:
quarta-feira, janeiro 3
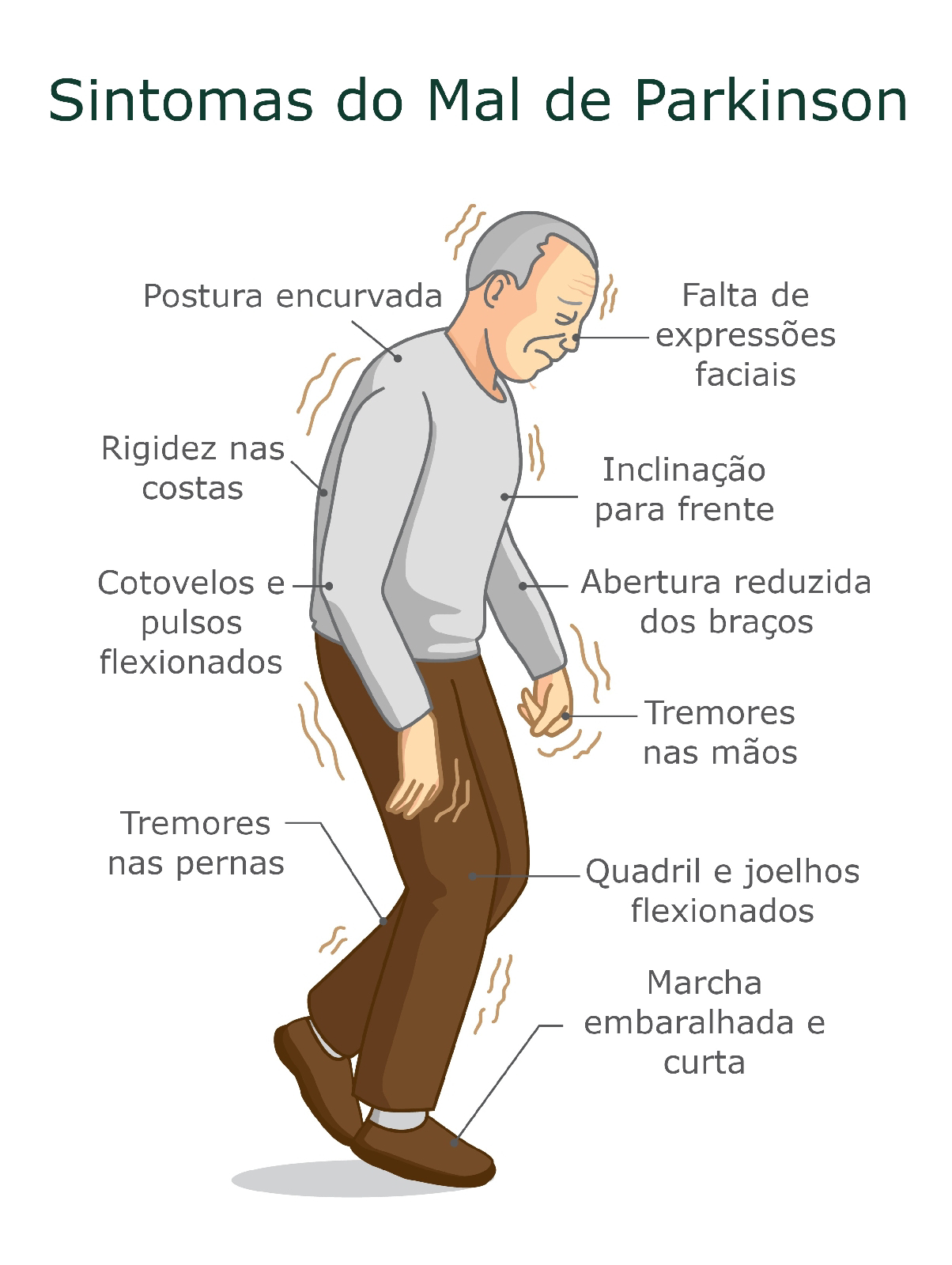
SUPLEMENTAÇÃO DE 5-HTP EM PACIENTE COM DOENÇA DE PARKINSON:
PSEUDOGOTA: SINTOMAS E TRATAMENTO:
terça-feira, janeiro 2
ANATOMIA DO CÉREBRO:
ANATOMIA DO SISTEMA LINFÁTICO:
O sistema linfático é o complexo corporal que permite a drenagem do sistema venoso. Dessa maneira, ele atua garantindo o retorno de fluidos dos tecidos circundantes para o sangue através da circulação linfática. Esta, por sua vez, está ligada à circulação sanguínea e aos líquidos teciduais. Ele possui função de produzir células de defesa, atuar na defesa imunológica, filtrar a linfa ou o sangue, transportar materiais pelos vasos linfáticos, produção de imunoglobulinas e fagocitose. Além disso, também podem ser responsáveis por absorção e transporte de gordura dos alimentos.
Componentes:
- Plexos linfáticos – redes de capilares linfáticos formados por um endotélio muito fino podem ser penetrados com facilidade junto com o excesso de líquido tecidual
- Vasos linfáticos – são vasos de parede fina que possuem três camadas e muitas válvulas linfáticas, permitindo a linfa ser drenada em uma direção. Eles estão presentes em quase todo o corpo e drenam a linfa para os capilares e possuem a característica de colar de contas.
- · Linfa – o líquido tecidual que entra nos tecidos presentes nos vasos linfáticos é conduzido por vasos linfáticos. Geralmente, a linfa se apresenta transparente, aquosa e discretamente amarela, entretanto no intestino delgado pode ter apresentação leitosa por conta dos lipídios digestivos.
- Linfonodos – pequenas massas localizadas no trajeto dos vasos linfáticos. Eles drenam a linfa e possuem a função de criar uma barreira para microrganismos, toxinas ou substâncias nocivas. Quando está com tamanho aumentado, pode ser doloroso, formando o que é chamado popularmente de íngua.
- Linfócitos – células de defesa do sistema imune que reagem a materiais estranhos.
- Órgãos linfoides – são os órgãos responsáveis pela produção dos linfócitos, ou seja, neles estão o timo, a medula óssea vermelha, o baço, as tonsilas.
Vasos linfáticos superficiais e profundos:
Existem os vasos linfáticos superficiais e profundos. Os superficiais são mais numerosos e podem se anastomosar livremente, além de acompanhar a drenagem venosa e drenar os vasos linfáticos profundos. Já os profundos, são responsáveis por receberem drenagem de órgãos internos e acompanharem as artérias. A comunicação entre a rede linfática superficial e profunda acontece apenas em regiões poplíteas, inguinais e axilares.
Esses vasos atravessam os linfonodos durante o seu trajeto no sentido proximal, podendo se fundir com vasos que drenam regiões adjacentes e tornarem-se maiores. Os grandes vasos linfáticos se juntam com os troncos linfáticos e formam o ducto linfático direito ou ducto torácico.
Drenagem:
O ducto linfático direito é responsável pela drenagem do quadrante superior direito do corpo, ou seja, lado direito da cabeça, pescoço, tórax e membro superior direito. Na raiz do pescoço tem a presença do ângulo venoso direito que entra na junção das veias jugulares interna e subclávia direita.
O ducto torácico é a união de vasos linfáticos dos membros inferiores no nível do abdômen aos viscerais. Ele é responsável por drenar a linfa do restante do corpo. Os troncos linfáticos que drenam a metade inferior do corpo unem-se no abdome, podendo formar a cisterna do quilo, ou seja, um saco coletor dilatado. A partir disso ou da união dos troncos, o ducto torácico ascende, entrando no tórax e atravessando-o para chegar ao ângulo venoso esquerdo, isto é, junção da veia jugular interna esquerda com a subclávia.
Correlação Clínica:
- A disseminação pelos vasos linfáticos é uma via comum de disseminação de carcinomas. As células que se desprendem do tumor primário seguem através dos vasos linfáticos e acabam sendo filtradas e aprisionadas pelos linfonodos, tornando-se locais de câncer secundário.
- Linfangite (inflamação dos vasos linfáticos) e linfadenite (inflamação dos linfonodos) são distúrbios que podem ocorrer com o transporte de substâncias químicas ou bactérias pelo sistema linfático após lesões ou infecções graves. No caso dos vasos linfáticos, eles podem ser vistos como estrias vermelhas na pele. Já os linfonodos se apresentam aumentados e dolorosos. Além disso, esses distúrbios podem causar sepse.
- Linfedema é um edema localizado que acontece devido a falta de drenagem da linfa de uma área do corpo. Inicialmente, esse edema é mole e depressivo, podendo regredir com o repouso. Entretanto, com o passar do tempo a presença de proteínas no interstício estimula a proliferação fibroblástica, ocasionando fibrose, tornando-se duro, pouco depressível e não desaparecendo com o repouso.
Podemos Concluir que:
O sistema linfático é o responsável pela drenagem de líquido do espaço extracelular para corrente sanguínea. Ele possui um papel importante no sistema de defesa do corpo. Além disso, é uma via importante de disseminação de câncer, tornando-se uma importante área de conhecimento, guando acontece a inflamação dos linfonodos é um indicador importante para lesões, infecções ou doença.
segunda-feira, janeiro 1
DOENÇAS AUTOIMUNES: QUAIS OS PRINCIPAIS SINTOMAS? COMO DIAGNÓSTICAR?
Doenças autoimunes são um grupo de doenças distintas que tem como origem o fato do sistema imunológico passar a produzir anticorpos contra componentes do nosso próprio organismo.
Normalmente, o sistema imunológico é responsável por combater invasores estranhos, como bactérias e vírus, para manter o corpo saudável. No entanto, em pessoas com doenças autoimunes, o sistema imunológico se confunde e ataca células, tecidos e órgãos saudáveis, causando inflamação e danos.
Fisiopatologia das doenças autoimunes:
A fisiopatologia das doenças autoimunes é complexa e envolve uma série de processos imunológicos e genéticos que levam à ativação inadequada do sistema imunológico e à resposta autoimune.
Em doenças autoimunes, células do sistema imunológico, como linfócitos T e B, podem ser ativadas de forma inadequada. Os linfócitos T ajudam a coordenar a resposta imunológica, enquanto os linfócitos B produzem anticorpos. Ambos desempenham papéis críticos na resposta autoimune.
A susceptibilidade genética desempenha um papel importante na predisposição para doenças autoimunes. Muitas dessas condições tendem a ocorrer em famílias, sugerindo uma base genética. No entanto, não é um único gene que causa uma doença autoimune, mas sim uma combinação complexa de genes.
Fatores ambientais, como:
- Infecções virais
- Exposição a toxinas
- Hormônios e estresse
Esses fatores podem desencadear ou contribuir para o desenvolvimento de doenças autoimunes em indivíduos geneticamente suscetíveis. Esses fatores ambientais podem desencadear uma resposta imunológica que leva à autoreatividade.
Em algumas doenças autoimunes, como o lúpus, há um ciclo de amplificação, onde a inflamação e a ativação imunológica são auto-sustentáveis. Isso significa que quanto mais o sistema imunológico ataca os tecidos, mais danos são causados e mais o sistema imunológico é ativado, resultando em um ciclo contínuo de inflamação e dano.
Quais são as principais doenças autoimunes?
Existem muitas doenças autoimunes diferentes, e a lista de condições autoimunes reconhecidas continua a crescer à medida que a pesquisa avança.
Separei algumas das principais doenças autoimunes que são amplamente reconhecidas e estudadas:
- Lúpus eritematoso sistêmico (LES)
- Artrite reumatoide (AR)
- Esclerose múltipla (EM)
- Doença de Crohn e colite ulcerativa
- Diabetes tipo 1
- Doença celíaca
- Esclerose sistêmica (esclerodermia)
- Doença de Hashimoto
- Miastenia gravis
- Doença de Sjögren
- Psoríase
- Doença de Addison
- Vitiligo
- Dermatomiosite
- Púrpura trombocitopênica idiopática (PTI)
Lúpus eritematoso sistêmico (LES): diagnóstico e tratamento:
O Lúpus Eritematoso Sistêmico (LES), frequentemente referido simplesmente como “lúpus”, é uma doença autoimune crônica e complexa que pode afetar múltiplos órgãos e sistemas do corpo.
Nesta condição, o sistema imunológico do organismo ataca células e tecidos saudáveis, levando à inflamação e ao dano em vários órgãos e tecidos. O LES pode variar em gravidade, com alguns pacientes apresentando sintomas leves e outros enfrentando complicações mais graves.
Quais os sintomas do LES?
Os sintomas do LES podem ser diversos e incluir:
- Fadiga
- Dor nas articulações
- Febre
- Erupções cutâneas (geralmente em forma de borboleta no rosto)
- Fotossensibilidade (sensibilidade à luz solar)
- Ulcerações na boca e nasais
- Dores musculares
- Inflamação em órgãos internos como rins, coração, pulmões e sistema nervoso
- Além de outros sintomas variados.
Diagnóstico:
O diagnóstico do Lúpus Eritematoso Sistêmico (LES) pode ser desafiador, pois os sintomas podem variar amplamente e imitar outras condições médicas.
O processo de diagnóstico do LES geralmente envolve uma combinação de história clínica, exame físico, exames de sangue, exames de imagem e, às vezes, avaliação de biópsias. Separei os principais componentes do diagnóstico do LES:
- História clínica e exame Físico
- Exames de Sangue: os exames de sangue são uma parte importante do diagnóstico do LES. Alguns dos testes laboratoriais que podem ser solicitados incluem: anticorpo antinuclear (ANA), anticorpos específicos. Além do ANA, são avaliados anticorpos específicos, como o anti-dsDNA (anti-DNA de cadeia dupla) e o anti-Sm (anti-Smith), que são marcadores mais específicos para o LES
- Exames de Imagem: Em alguns casos, o médico pode solicitar exames de imagem, como radiografias, ultrassonografias ou ressonância magnética, para avaliar o envolvimento das articulações ou outros órgãos afetado
Como tratar LES?
O tratamento do LES visa controlar a inflamação e minimizar os danos aos órgãos afetados. Isso geralmente envolve o uso de medicamentos imunossupressores, anti-inflamatórios e esteroides.
O tratamento é altamente individualizado e pode variar dependendo da gravidade da doença e dos órgãos envolvidos.
Artrite reumatoide (AR): como fazer o diagnóstico?
A Artrite Reumatoide (AR) é uma doença autoimune crônica que afeta as articulações do corpo, causando:
- Inflamação
- Dor
- Rigidez
- Danos articulares
É uma das formas mais comuns de artrite autoimune e tende a afetar predominantemente as articulações, embora possa também ter efeitos sistêmicos em todo o corpo.
Como fazer o diagnóstico da artrite reumatoide?
O diagnóstico da AR é baseado em uma combinação de:
- Exame físico
- História clínica
- Exames laboratoriais (como o fator reumatoide e o anticorpo antipeptídeo citrulinado cíclico)
- Exames de imagem, como radiografias e ultrassonografias das articulações.
Tratamento:
O tratamento da AR visa aliviar a dor, controlar a inflamação e retardar ou prevenir o dano articular.
Isso geralmente envolve o uso de medicamentos, como:
- Anti-inflamatórios não esteroides (AINEs)
- Medicamentos modificadores da doença (DMARDs)
- Em casos mais graves, medicamentos biológicos
A fisioterapia e a terapia ocupacional também podem desempenhar um papel importante no manejo da AR.
Esclerose múltipla (EM): ataque ao sistema nervoso central:
A Esclerose Múltipla (EM) é uma doença neurológica crônica e autoimune que afeta o sistema nervoso central (SNC), incluindo o cérebro e a medula espinhal.
Nesta condição, o sistema imunológico ataca erroneamente a mielina, uma substância que reveste e protege as fibras nervosas, resultando em inflamação, danos às fibras nervosas e cicatrizes (esclerose). Isso interfere na comunicação entre o cérebro, a medula espinhal e outras partes do corpo.
Existem vários tipos de EM, separei aqui as mais comuns:
- EM Recorrente-Remitente (EMRR): caracterizada por surtos de sintomas seguidos de períodos de remissão
- EM Secundária Progressiva (EMSP): começa como EMRR e evolui gradualmente para uma forma progressiva
Quais os sintomas da esclerose múltipla?
Os sintomas da EM podem variar amplamente e incluir:
- Fadiga
- Dificuldades de coordenação
- Fraqueza muscular
- Problemas de visão, como visão turva ou diplopia
- Dormência ou formigamento
- Problemas de equilíbrio e coordenação
- Disfunção da bexiga e intestinos
- Alterações cognitivas e emocionais, como depressão e ansiedade.
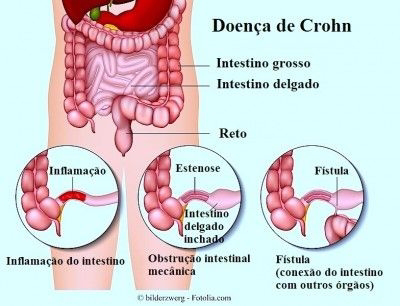
Doença de Crohn: definição e sintomas:
A Doença de Crohn e a Colite Ulcerativa são duas doenças inflamatórias intestinais (DII) crônicas que afetam o sistema gastrointestinal. Ambas as condições envolvem inflamação crônica, mas têm diferenças significativas em termos de localização, padrão de inflamação e sintomas.
A doença de Crohn pode afetar qualquer parte do trato digestivo, desde a boca até o ânus. No entanto, é mais comum na parte inferior do intestino delgado (íleo) e no cólon.
A inflamação na doença de Crohn é caracterizada por áreas afetadas intercaladas com áreas saudáveis (inflamação em “saltos”). Isso pode resultar em complicações, como estreitamento (estenose) e formação de fístulas.
Sintomas da doença de Crohn:
Separei alguns sintomas da Doença de Crohn mais comuns:
- Dor abdominal
- Diarreia crônica
- Perda de peso
- Fadiga
- Sangramento retal
- Febre
Em casos mais graves, fístulas ou abscessos.
Doença celíaca: como fazer o diagnóstico:
A doença celíaca é uma condição autoimune crônica que afeta o trato gastrointestinal e é desencadeada pela ingestão de glúten, uma proteína encontrada em cereais como trigo, cevada e centeio.
Quando uma pessoa com doença celíaca consome glúten, o sistema imunológico responde de forma anormal, causando danos à mucosa do intestino delgado e levando a uma série de sintomas e complicações.
Os sintomas da doença celíaca podem variar amplamente e afetar diferentes sistemas do corpo. Separei alguns dos sintomas mais comuns:
- Diarreia crônica
- Dor abdominal
- Inchaço
- Fadiga
- Perda de peso
- Anemia
- Erupções cutâneas
- Depressão
- Irritabilidade
Como fazer o diagnóstico:
O diagnóstico da doença celíaca envolve uma combinação de exames clínicos e testes laboratoriais.
Isso inclui a realização de exames de sangue para detectar anticorpos específicos, como anti-anticorpos antiendomísio (EMA) e anticorpos antitransglutaminase tecidual (tTG), que podem estar elevados em pessoas com doença celíaca.
Geralmente para se ter uma confirmação mais concreta é preciso fazer uma biópsia do intestino delgado, para poder avaliar as lesões.
-
Nome científico: Brosimum gaudichaudii Trécul Família: Moraceae Sinonímia popular: Mama-cachorra, mamica-de-cadela, burle, bu...
-
Nome científico: Alternanthera brasiliana (L) Kuntze Família: Amaranthaceae Sinonímia popular: Anador, melhoral, penicilina, ...
-
Antonio sergio/ psicanalista O medo faz parte da vida. Essa emoção geralmente ocorre quando você percebe uma ameaça ao seu bem-...